インプラント治療について
1.インプラント治療について
1-1.インプラントってどういうもの?
歯を失ってしまった場合に、無い歯の部分を人工的に補う方法の一つです。
取り外しではなくご自身の歯のように噛めるようにしたり、見た目を改善することが主な目的です。
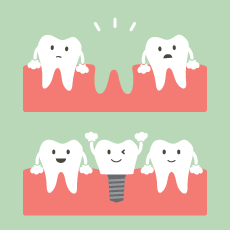
1-2.歯を失ったらどうなるの?
歯がないのを放置すると見た目はもとより、発音がしにくくなったり、周囲の歯が動いて噛み合わせが悪化してしまいます。
うまく咬めずに唾液の分泌量にも影響し、内臓への負担がかかったり、健康にいいことはありません。噛み合わせが悪くて舌や頬をよく噛んでしまい、そういうことがきっかけで癌を発症してしまうこともあります。
1-3.失った歯を人工的に作る3つの方法
歯を失った場合、一般的に大きく分けて3つの選択肢から選びます。
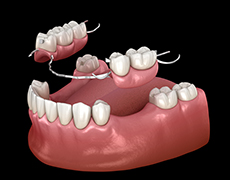
①入れ歯(義歯)
自分で取り外しが可能
- 部分入れ歯
部分的に義歯を作り金属や樹脂で残りの歯に引っ掛けて安定させます。
- 総入れ歯
歯が一本も無い場合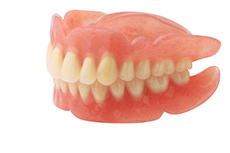
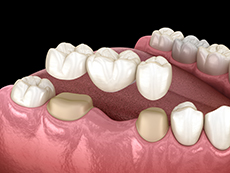
②ブリッジ
自分で取り外し不可
- セメントで接着するため、歯科医院でも壊さないと外せません。
③インプラント
自分で取り外し不可
- 上部の歯の部分は歯科医院で壊さず外せます。(壊さないと外せないものもあります)
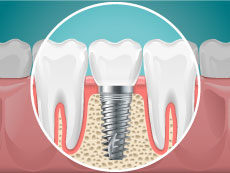

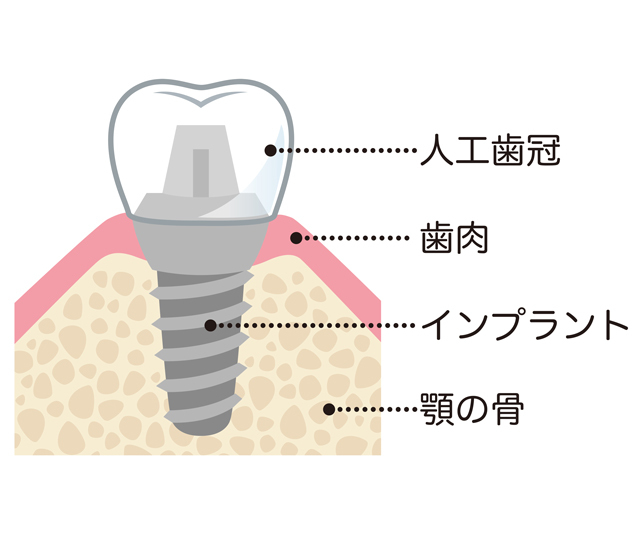
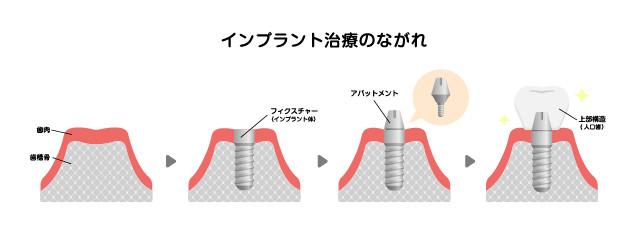
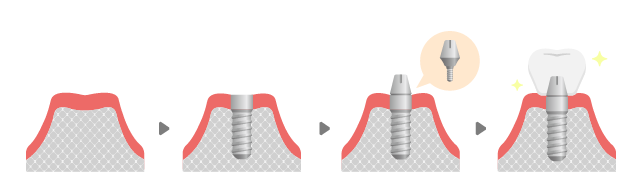
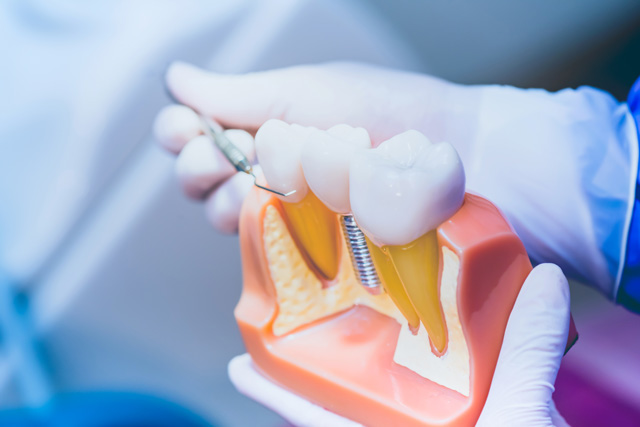
1-4.インプラントの構造
手術によりインプラント体を骨の中に入れ、その上に人工歯を作ります。
1-5.インプラント治療のメリット、デメリット
メリット
1.ブリッジのように隣の歯を削らなくて済む。
2.入れ歯のように取り外しをしなくていい。入れ歯のような異物感がない。
3.よく咬める
咬む力を顎の骨で支えるため、しっかり咬むことができます。
4.上物を交換できる。
歯の部分が壊れた場合、ブリッジのように大掛かりに削って外す必要はなくネジ部分を外して新しいものに交換します。(削って外すタイプもあります)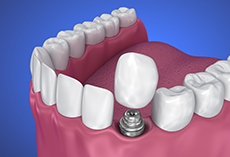
5.見た目、発音が回復できる。
デメリット
1.手術が必要
埋め込み手術が必要なため、全身状態や服薬状況によっては手術ができない場合があります。そのため健康診断を受けて頂き、全身状況を把握してからでないと手術は致しません。
2.感染に弱い
虫歯、歯周病は細菌感染です。インプラントは歯ではないのでいわゆる虫歯にはなりません。しかし、噛み合わせの放置や清掃を怠ると歯周病になります。ご自分の歯ですら歯周病になるため、人工物が骨に入るわけですから感染予防を徹底することがとても大切です。
天然歯を取り囲む歯肉の中のコラーゲン繊維は歯の表面に絡みつき、ヘミデスモゾーム結合というバリケードで細菌が侵入するのを防いでくれています。
これに対しインプラント周囲はこのバリケードが少なく、さらに周囲歯肉に輪状繊維という歯を取り囲む繊維が菲薄なため、非力なバリケードとなり細菌感染を引き起こしやすいといわれています。
そのためプラークコントロール(清掃)がとても重要です。
3.保険適用ではない
健康保険外診療のため高額治療となります。
概算の治療費はあらかじめお伝えしますが、正確な治療費は検査や診査を終えた後に治療計画書とともにご提示し、治療を受けるかどうかを決定して頂きます。
1-6.インプラント治療は怖くない?大丈夫?
インプラント治療はとても有効な治療ですが、いろいろなトラブルの報道もあります。2011年にはインプラントに関する要望書が国民生活センターから日本歯科医学会に提出されています。この要望書によりますと、インプラント治療の中で、本当に危ないと危惧される、術後の出血や麻痺などに関するトラブルが、数%の確率で起こることが報告されています。医療における偶発症をゼロにすることはできませんが、日本歯科医学会では歯科医師なら誰でもインプラント手術ができる現在の体制を改め、きちんとした研修を受け、専門性を持った歯科医師が行うべき治療であるとの見解を示しています。
手術の偶発性に加えて、その資料では9割以上の方が「治療に対する不満」と「治療費に対する不満」の2点を挙げているとのことです。これは治療に際して十分な説明をせずに、あるいは受けずに、歯科医師、患者の両者がインプラントの利点ばかりに目を奪われ治療を急いだ結果の可能性があります。インプラント治療の利点と欠点を共有し、十分な診査・検査を経て治療を受けることが重要です。(歯科医学会資料引用)
ららデンタルクリニックでは日本歯科医学会に属する日本口腔インプラント学会に所属し、横浜口腔インプラント研修会にも定期的に参加をすることで、技術、知識の研鑽を行っています。
1-7.安心してインプラント治療を受けるために

安心してインプラント治療を受けるために最近の重要な研究から以下のことが分かっています。
安心して安全なインプラント治療を受ける時の参考にして下さい。
- 1.歯科インプラントの寿命について
インプラントにも寿命があります。歯科インプラント治療後10年で約1割のインプラントが失われています。高額であれば一生持つというわけではありません。膝の人工関節でも耐用年数は5年ほどです。口腔内は細菌の存在に脅かされている分、人工関節よりも不利な環境です。さらにインプラントは噛む力が強い方で60〜70kgの力がかかり、この負荷が歯に影響します。もしダメになった場合は、一度撤去して新しいものをまた埋入したり、もう難しい場合は取り外しの義歯で対応していきます。
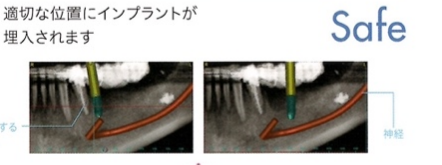
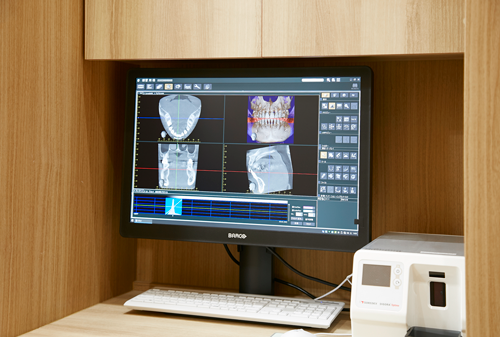
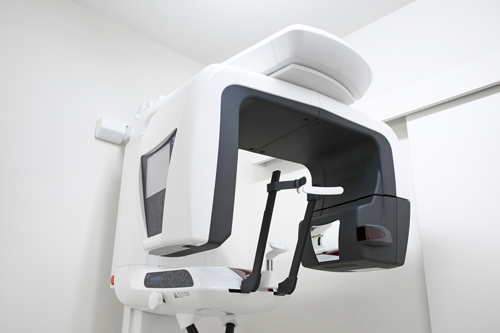
- 2.インプラント治療前には CT 検査が有用です
インプラント埋入手術を安全に行うためには、手術前に CT 検査によってアゴの骨の形などを3次元的に診断しておくことが有用です。
- 3.患者さんの体質や健康状態によってインプラント治療を受けられない場合があります
インプラント治療には外科治療を伴いますので、患者さんの健康状態によってはインプラント治療を受けられないことがあります。患者さんから当院に相談して頂きたい代表的な病気は、心筋梗塞、狭心症、喘息、肝炎(ウイルス性を含む)、 腎炎、糖尿病、骨粗鬆症、脳梗塞、関節リウマチ、金属アレルギー、うつ病、その他悪性腫瘍、喫煙者などです。
- 4.歯周病はインプラント治療に影響します
歯周病があるとインプラント治療が失敗したり、インプラントを早期に失う可能性があります。インプラント治療を受ける前に歯周病の治療を先に行って下さい。
- 5.インプラントを長持ちさせるには定期検診が必要です
インプラントも自分の歯と同様に日頃のセルフケア、定期検診が必要です。インプラント治療後も日常的なセルフケア、定期検診を受けることによって、インプラントを長く使うことが出来ます。
- 6.インプラントも歯周病に似た病気にかかります
インプラント治療後のセルフケアが不良であったり、定期的に検診を受けていないと、インプラントの周囲に歯周病に類似した病気であるインプラント周囲炎を発症します。放置しておくとインプラントを撤去しなければならない場合があります。インプラント周囲炎の治療では、汚染されたインプラント表面の徹底的 なクリーニングが必要です。また、インプラント周囲炎の進行状態によっては外科治療が有効な場合もあります。
- 7.インプラント埋入手術にともないトラブルが発生することがあります
インプラントを埋める手術でもトラブルが発生することがあります。その代表的なものは下唇のしびれ(神経損傷による麻痺)で、回復するまでに長時間かかる場合もあります。万が一このようなトラブルが生じた場合は早期に専門的な診断・治療が必要になります。
出典:日本歯科医学会
厚生労働省委託事業「歯科保健医療情報収集等事業」
歯科インプラント治療の問題点と課題等 作業班
1-8.当院使用のインプラントについて
当院でストローマンを取り入れた3つの理由
1.世界シェア率が高い
世界70ヶ国以上、500万人以上の患者さんが、ストローマンインプラントによる治療を受けています。1300万本以上のストローマンインプラントが治療に使用されています。
また、万が一インプラントにトラブルがあった場合でも、多くの歯科医院でストローマンインプラントが取り扱われているため、世界中の歯科医院で対応可能であるというメリットもあります。日本国内でも多くの歯科医院でストローマンインプラントが使用されています。転勤や引越しの可能性があるという人でも、転居先で適切な対応が受けられます。
2.科学的根拠(エビデンス)に基づいたインプラント
ストローマンインプラントは、その優れた製品特性および長期的な安全性を示す豊富なエビデンスにより、世界中で高い信頼を得ています。国際的非営利学術組織であるITI(International Team for Implant)の協力によって、学術的に検証された製品を提供しています。International Team for Implantology(ITI)
3.長期的な臨床研究による裏付けがある
世界には100以上のインプラントメーカーがあり、様々なインプラントを生産していますが、長期的な臨床研究が行われているインプラントは非常に少なく、学術的に検証されていないインプラントが多数存在しているのが事実です。
ストローマンインプラントは治療後5年および10年の長期的な臨床データがあり、確かな安全性が立証されています。インプラント研究の長期的な積み重ねが品質の高い製品開発へとつながっています。現在、そして将来も、より良いインプラントの研究・開発に取り組んでいきます。ストローマンインプラントは、スイスの時計産業に用いられる精密な技術と、徹底した品質管理のもとで製造が行われています。これにより、高い品質が維持されています。
1-8.インプラント治療の副作用、リスクなどについて
1.術中や術後に起こりうること
- 術部周辺の口内炎や口角炎
- 疼痛、腫脹、感染、内出血に伴う顔面皮膚の変色
- 術後治癒の遅れ
- 術中、術後の出血
- 歯の挺出、移動、傾斜、咬合の不調和、顎関節の障害、頭痛、首や顔面の筋肉痛、咀嚼時の筋肉の疲れなど
- 違和感や発音、審美面の変化
- 鼻腔や副鼻腔への穿孔、インプラント体の上顎洞迷入
- 口唇、舌、顔、頬、歯の知覚麻痺
- 残存歯や顎関節の外傷または骨折
- 骨外への穿孔や迷入
- 薬剤の使用によるアレルギー反応
※上記リスク低減のために、術前診査、治療計画、3D画像を用いたシミュレーションを事前に必ず行います。
当院でのリスク低減のための対応については、インプラント治療についてのページ目次2の当院のインプラント治療の特徴に記載しておりますので是非ご覧ください。
2.全身疾患等におけるリスク
内科主治医との連携を行い、病状の把握をしてからの治療が不可欠です。
糖尿病
糖尿病の方は治癒機構が正常ではなくなる恐れがあり、早期のインプラント体のゆるみや脱落を起こす可能性があります。また、血糖値は埋入後の歯肉安定にも大きく影響します。メインテナンスをしっかりおこなっていても炎症が治まりにくい場合があり、血糖値の管理も合わせて徹底しないことには、インプラントの管理が難しくなります。
骨粗鬆症
骨粗鬆症治療薬であるビスフォスフォネート(BP)系薬剤の投与を受けている場合、外科的侵襲により顎骨壊死、顎骨骨髄炎を引き起こす可能性があります。注射剤使用での症状発現の可能性が高く、経口剤でも可能性は低いですが注意が必要です。
生活習慣
喫煙により、インプラントと骨との結合不良や、傷口の治りが悪いことが報告されています。最低でも手術3週間前からの禁煙が必要です。
アルコールの摂取は歯肉や骨の治癒に影響があり、インプラント治療の成功に悪い影響を与える可能性があります。そのため喫煙は中止し、アルコールについては最小限摂取に留めることを強く推奨します。
血液をサラサラにする薬を服用されている方
持病により血が止まりにくくする抗血小板薬、抗凝固薬を服用している場合、内科主治医と連携を取り歯科治療の可否を伺い指示通り対応いたしますが、血が止まりにくいため、腫れやアザが出やすいことがあります。休薬することはあまり推奨しておりません。
3.局所的要因におけるリスク
以下に該当する場合はインプラント体または上部構造の破損や周囲組織の炎症を惹起させる恐れがあります。
力学的に無理のある治療計画
インプラント体に過度な力がかかる治療計画をご希望の場合(欠損歯数に対しインプラント本数が少ないため過度な力がかかる恐れがある場合)
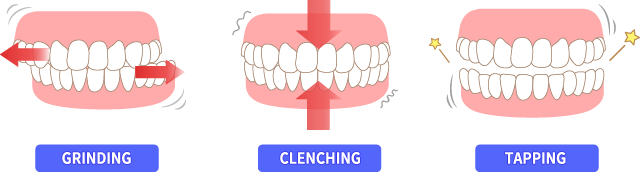
歯ぎしりやTCH(歯牙接触癖)の習癖がある場合
夜間の食いしばり、歯ぎしりは歯にかかる力が通常咀嚼時の数倍にもなります。通常咀嚼力が約40〜50kgであれば歯ぎしり時には100kg以上歯に力がかかることがあるとされています。
その影響として歯が欠けたり、インプラントのネジの緩みが起こります。最悪インプラント体が破折してしまうとインプラントの撤去が必要です。
しかし、歯の部分の破折であれば上物だけ作り変えが可能なのと、歯のすり減りが起きやすい材質をあえて使用する対策もできます。
このようにインプラント体への力を逃がしてくれるという考え方もありますので、上物の破損については過度に心配する必要はありません。
対策→夜間マウスピースを装着していただくことやTCHの習癖改善が必要
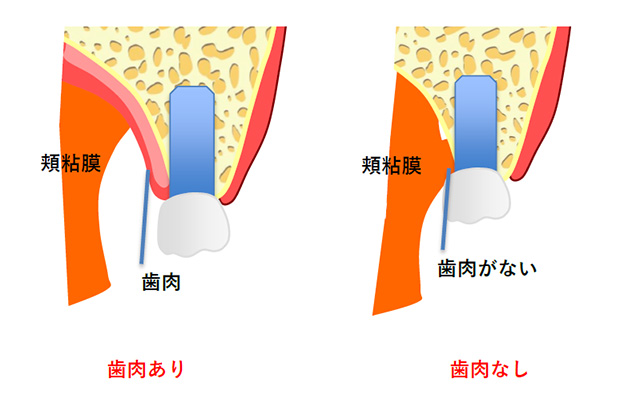
付着歯肉が少ない場合
歯の周囲には歯茎があり、歯茎は頬粘膜と繋がっています。
この構造は歯を喪失した後も同様なのですが、歯茎と頬粘膜の境目がインプラントを植立させる部分に重なってしまうほど歯肉が少ない場合があります。この場合はインプラント周囲の歯茎が可動性の頬粘膜となるため、非常に汚れが溜まりやすく清掃がしにくくなります。
このような状況の場合は、歯肉を移植して不可動の歯肉を作る手術をすることが推奨されます。当院ではレーザーを用いて治療をする場合もあります。
対策→歯周組織環境の外科的改善治療をご提案致します
4.インプラント治療の料金、付随料金(全て10%税込表示)
4-1.インプラント治療料金(R5.7月改正)
- インプラント埋入手術料+インプラント上部構造料金(1本につき)
- 保障はインプラント体10年、上部構造5年
Aタイプ ¥450,000
| ①インプラント埋入手術料 |
¥220,000 |
| ②インプラント上部構造料金 |
オールセラミッククラウン(ジルコニア) |
¥164,000 |
| アバットメント |
¥66,000 |
|
(計¥230,000) |
Bタイプ ¥396,000
| ①インプラント埋入手術料 |
¥198,000 |
| ②インプラント上部構造料金 |
フルジルコニアセラミッククラウン |
¥132,000 |
| アバットメント |
¥66,000 |
|
(計¥198,000) |
Cタイプ ¥363,000
| ①インプラント埋入手術料 |
¥198,000 |
| ②インプラント上部構造料金 |
メタルクラウン |
¥99,000 |
| アバットメント |
¥66,000 |
|
(計¥165,000) |
インプラント仮歯
| 仮歯1歯 |
¥15,000~¥22,000 |
| 仮歯調整料1回 |
¥3,300 |
4-2.CT撮影料金
CT撮影はインプラントを埋入するための診査に必ず必要となります。
撮影後にインプラント治療を行わない場合にも撮影料金はかかります。
CT撮影料金
| CT撮影料金 |
¥19,800 |
| 2回目以降の撮影料金 |
¥9,900 |
4-3.コンピュータガイデッドインプラントロジー(ガイド)
| 歯牙支持 |
1歯 |
¥22,000 |
| 2〜3歯 |
¥44,000 |
| 4〜5歯 |
¥66,000 |
| 6歯以上〜 |
¥88,000 |
| 粘膜支持 |
1歯 |
¥66,000
1歯追加につき
¥11,000追加 |
4-4.自家血小板含有フィブリンゲル治療CGF
(歯周組織再生治療を併用する場合は、再生材料費別途 ¥22,000)
4-5.インプラント治療に付随する治療と料金
診査の結果、以下治療の必要性のある場合にご案内いたします。
他院で骨がなくて断られた場合にも以下治療によりインプラント治療が可能になる場合がありますので、ご相談ください。
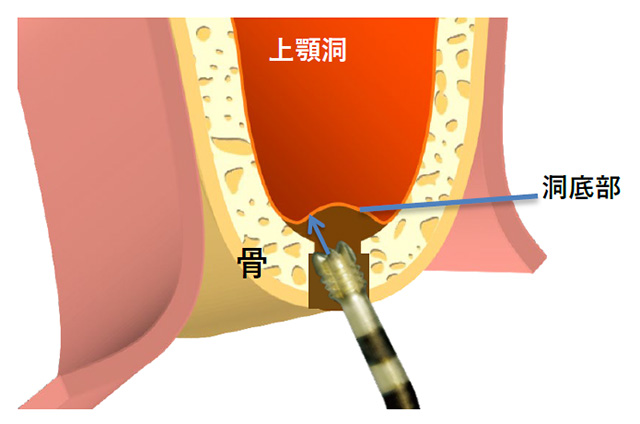
ソケットリフト 1手術につき
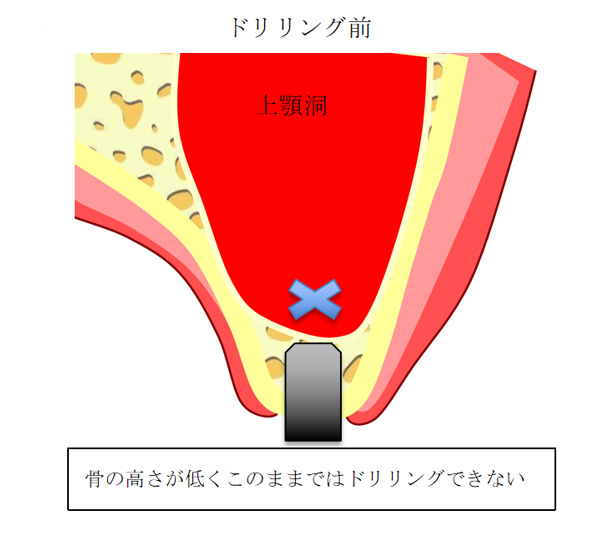
上顎骨において上顎洞までの骨の距離があまりない場合に、インプラントを入れる穴から上顎洞底部のシュナイダー膜を挙上する方法です。
膜直下の骨を槌打して膜挙上をする従来の方法ではなく、当院では超音波切削機器を使用して膜を生理食塩水で緩徐に押し上げ、膜の裂開リスクの少ないソケットリフト法を採用しています。
副作用
上顎洞底部のシュナイダー膜の損傷により上顎洞が炎症を起こす場合や鼻症状(鼻水、鼻出血)が起こる可能性があります。
この場合CGFを利用することで症状の緩和や、膜の再生がしやすくなるとされています。
また、鼻を強くかんだり、運動は1週間ほど避けていただくことが必要です。
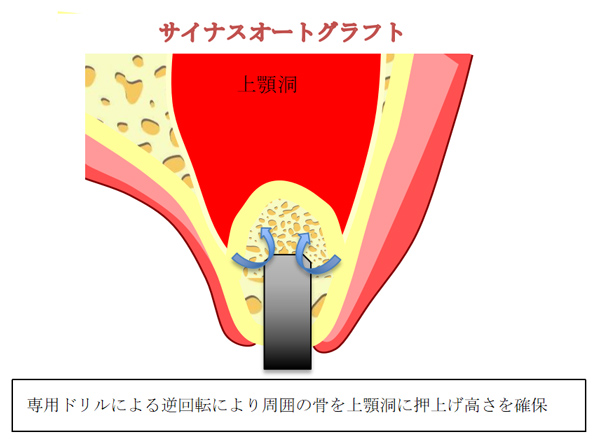
サイナスオートグラフト(治療回数1回・期間1日)
リスク
軽度の鼻出血、鼻水が出る場合がありますが、
サイナスリフトやソケットリフトと比較して非常にリスクは小さいです。
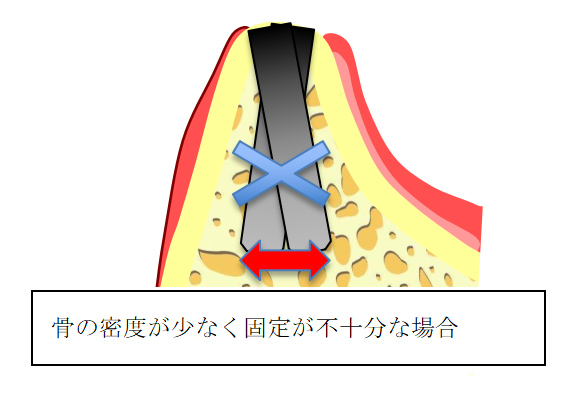
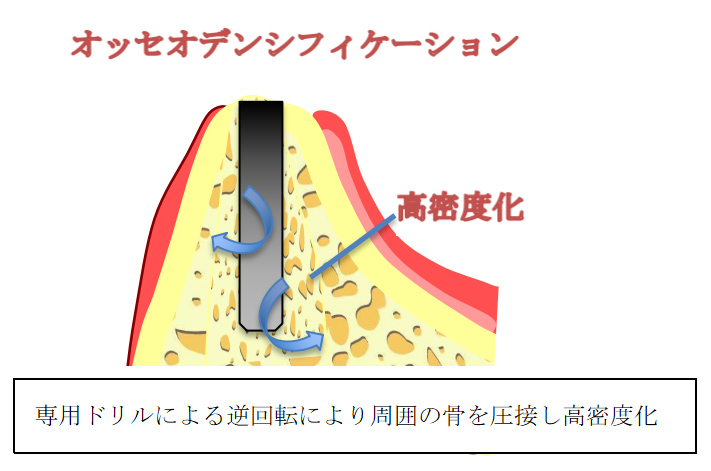
オッセオデンシフィケーション(治療回数1回・期間1日)
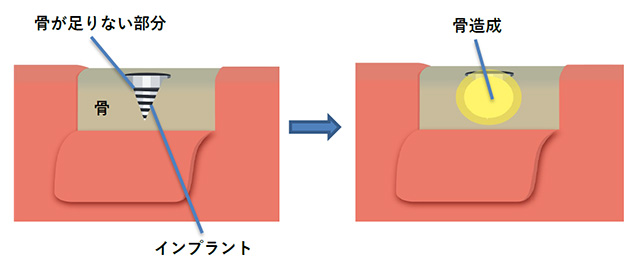
インプラント埋入同時GBR骨造成
(骨欠損が軽度な場合、抜歯同時の場合)
(再生治療材料費込)
インプラントの埋入時に骨が足りない部分に骨を造る方法です。
骨欠損が軽度な場合で、インプラントの埋入と同日に行います。
また、抜歯をする日に歯を抜いたその場でインプラントを埋入する場合もこちらを併用します。
副作用
骨補填材料に対する拒否反応、アレルギー反応
顔の腫れ、あざ、感染、口内炎、知覚麻痺を起こす可能性がある
CGF/AFGを利用することで、骨造成期間の短縮や、術後炎症症状を軽減する働きがあるとされています。
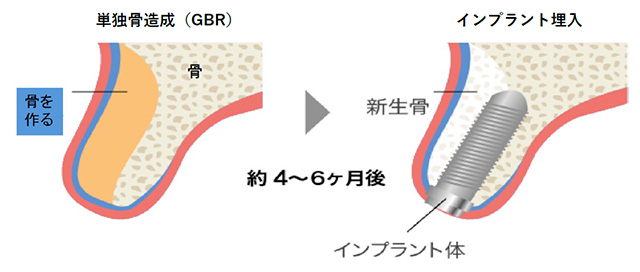
GBR骨造成単独オペ(再生治療材料費込)
| 1歯 |
¥66,000 |
| 2歯 |
¥99,000 |
| 3歯以上 |
¥132,000 |
骨の量が少なくてインプラントの埋入より事前に骨を作る治療です。単独骨造成から、約6か月後に骨が出来てからインプラントを埋入していきます。
副作用
骨補填材料に対する拒否反応、アレルギー反応
顔の腫れ、あざ、感染、口内炎、知覚麻痺を起こす可能性がある
CGF/AFGを利用することで、骨造成期間の短縮や、術後炎症症状を軽減する働きがあるとされています。
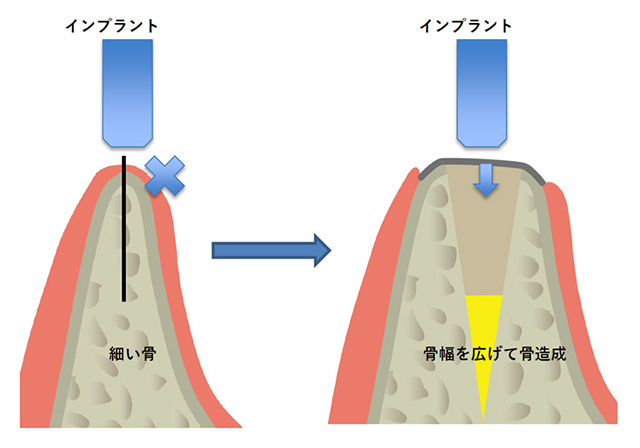
リッジエキスパンジョン
(GBRと同時に行う処置)
| 1歯 |
¥33,000 |
| 2歯 |
¥44,000 |
| 3歯 |
¥55,000 |
| 4歯以上 |
¥66,000 |
骨の幅が狭くて理想の太さのインプラントを入れられない場合、骨幅を広げる治療(リッジエキスパンジョン)をすることで、インプラントを埋入することができるようになります。GBRを併用して広がった空隙に骨を造ります。
副作用
骨補填材料に対する拒否反応、アレルギー反応
顔の腫れ、あざ、感染、口内炎、知覚麻痺を起こす可能性がある
CGF/AFGを利用することで、骨造成期間の短縮や、術後炎症症状を軽減する働きがあるとされています。
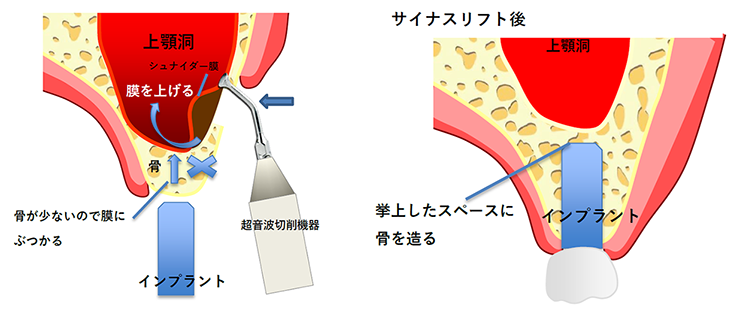
サイナスリフト
(再生治療材料費込)
上顎洞までの骨量がほとんどなく、そのままではインプラントの初期固定が得られない場合はサイナスリフトを行い、上顎洞の粘膜を押し上げ、持ち上がったスペースに骨を造る方法です。
骨ができるのを約6ヶ月待ってからインプラントの埋入をしていきます。
当院では超音波切削機器を併用するため、従来の専用器具のみで膜を押し上げる方法に比べ膜の損傷のリスクを少なく、また短時間で膜を上げることができるようになります。
頬側の骨を一部削り洞底部を露出させ、膜を超音波機器、専用器具にて持ち上げ、できた空洞に骨補填剤を入れて骨の造成スペースを確保します。
副作用
上顎洞底部のシュナイダー膜の損傷により上顎洞が炎症を起こす場合や
鼻症状(鼻水、鼻出血)が起こる可能性があります。
この場合CGFを利用することで症状の緩和や、膜の再生がしやすくなるとされています。
また、鼻を強くかんだり、運動は1週間ほど避けていただくことが必要です。
5.インプラント治療期間
約2か月〜4ヶ月(骨造成や歯肉移植をする場合はさらに6ヶ月程度かかる場合があります)
抜歯→約2ヶ月後埋入→約2-4ヶ月後上部構造
抜歯とインプラント埋入を
同日に行う場合もあります。
この場合は抜歯後の待時期間が短縮されます。
6.インプラントを入れた後は?
①メインテナンス
- 1.歯周病管理
定期的に清掃をすることで、歯茎の状態を健康に保つ必要があります。
- 2.咬合管理
・噛み合わせ調整
・ナイトガード
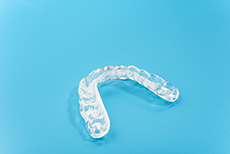

・TCHの防止策 心のケア・上部構造の破折、緩みの意味
天然歯の歯根周囲には歯根膜というクッション機構がありますが、インプラントにはそれが無く直接骨に接触し、また噛む力をコントロールする神経も乏しいため、強い力がかかっても歯根膜なら反射的に回避するところ、それができないため人工歯が欠けたり固定のためのネジが緩んできたりすることもあります。人工歯のチッピングは必ずしも良からぬことではなく、フィクスチャー(インプラント体)を破折から守ってくれていたと考えることもできます。
- 3.栄養管理
インプラントが入ったことでよく噛めるようになり、あまり噛めなかった時の食生活をそのまま続けていると、栄養面で偏ってしまうため栄養管理が必要となります。
②引越すことになり通院が困難となった場合。
日本口腔インプラント学会発行のインプラントカードを差し上げます。これがあると引越し先でもどんなものが入っているか他の先生も分かり安心です。
③保障期間
保障はインプラント体は10年、上部構造は5年間。
定期的に3ヶ月〜6ヶ月毎のメインテナンスにいらしていただくことや、歯ぎしりなどの咬合に注意が必要な方はマウスピースの装着を条件とします。
インプラントメインテナンス
(2本目以降1本 ¥1,100加算)
| 1本 |
¥2,200 |
| 2本 |
¥3,300 |
| 3本 |
¥4,400 |
| 4本 |
¥5,500 |
| 5本 |
¥6,600 |
| 6本 |
¥7,700 |
| 7本 |
¥8,800 |
| 8本 |
¥9,900 |
| 9本以上 |
¥11,000 |
※院内埋入の場合、毎入後、1ヶ月後、3ヶ月後、半年のメインテナンスは無料
7.その他の治療方法について
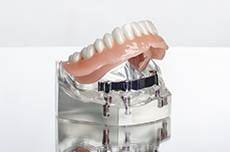
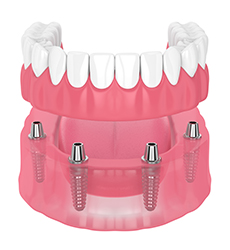
入れ歯とインプラントを組み合わせることもできます。
骨にインプラント体(フィクスチャー)を埋入するところまでは通常どおりで、上部構造(アバットメント)を立てる際は通常の人工歯を立てる土台ではなく、入れ歯が組み込める突起部分を取り付けます。その上に入れ歯が覆いかぶさります。
IODインプラントオーバーデンチャー
8.静脈内鎮静法のご案内
静脈内鎮静法を行う3つのメリット
①眠っている間に手術が受けられる安心の治療
静脈内鎮静法により、不安や緊張のある患者さんが「寝ているうちに手術が終わった」と恐怖や不快を感じること無くインプラント治療を行うことができます。
②手術時間が短縮できる
歯科麻酔科医が全身管理するので術者はインプラント手術に集中できます。
高血圧症や糖尿病などの疾患を持つ患者さんでも術前に対策を講じて静脈内鎮静法を行えば、術者は手術に集中できるため手術時間の短縮につながります。
③チームアプローチで高度な手術にも対応できる
高度なインプラント手術は患者さんへの負担が大きくなります。歯科麻酔科医とのチーム医療により、安全で快適なインプラント治療を提供できます。
眠っている間に治療が終わる静脈内鎮静法

歯科治療が怖い方は、歯を削る音を聞くだけで緊張してしまうように、歯科治療に対する不安が強かったり、痛みに弱い方は、通常の局所麻酔だけではストレスを感じて上手く治療を受けることができない場合があります。
強いストレスを感じることは患者様にとって辛いだけでなく、貧血やめまいといった発作を起こしてしまう場合や、脈拍数や血圧が上昇して気分が悪くなってしまうこともあります。
そんな歯科治療に恐怖心のある方や、痛みに弱い方、高血圧症、糖尿病、その他全身疾患のある方には、緊張感を和らげることのできる『静脈内鎮静法』がお薦めです。
『静脈内鎮静法』を利用すると緊張感が和らぎ、リラックスした状態になります。治療中は眠っているのでストレスを感じることなく、快適にインプラント手術を受けることができます。
安全性の高いインプラント治療を
インプラント治療を希望するご高齢の患者様は増えており、高血圧症や糖尿病などの全身疾患を抱えている方も少なくありません。
さらなる医療安全が求められている中、静脈内鎮静法は必要に応じて鎮痛薬や血圧をコントロールするお薬を使うなど、循環器系疾患を持つ患者さんでも、安心してインプラント手術が行えます。
より高度な歯科医療のために、歯科麻酔科医とのチームアプローチ
静脈内鎮静法を活用することで、患者さんは寝ているうちに手術を受けていただけます。
また、手術を行う歯科医師にとっては、歯科麻酔科医が万全の態勢で全身管理を行っていますから、インプラント手術に集中することができ、安全で快適なインプラント手術が実現できます。
静脈内鎮静法の流れ
1
モニターの装着
体を安定した状態に保つため、血圧計、心電図、パルスオキシメーターなどを装着して監視します。
2
鎮静法の開始
点滴から麻酔薬を入れていくと、2~3分でリラックスした状態になってきます。気が付いた時には、ウトウトと眠ってしまいます。
3
治療中
眠っているうちに治療や手術を行いますので、痛みを感じることなく治療を終えることができます。
4
休憩
鎮静薬の効果が切れるまで、診療室内でしばらく休憩していただきます。当日は鎮静薬の効果が残ることがあるので、車の運転を控えてください。
料金
| 1手術につき |
通常 ¥66,000 |
ロング ¥88,000 |
副作用・注意事項
- 麻酔が抜けてから帰宅していただきますが、フラつくことがあります。歩行が困難であれば休憩時間を長くとります。
当日は車やバイク、自転車の運転はしないでください。ご不安な方は付き添いの方と同伴してください。
- 大豆アレルギーの方は静脈内鎮静法ができません。
- 腕より採血しますので、採血部の腫れ、あざ、神経損傷、痛みなどが起きることがあります。
治療期間、治療回数
| 期間 |
インプラント手術日の1日 |
| 回数 |
1回(1手術につき) |